| О журнале | Редколлегия | Редсовет | Архив номеров | Поиск | Авторам | Рецензентам | English |
Неспецифический аортоартериит: клиника, критерии активности, диагностика заболевания
Автор для корреспонденции: Бородина Ирина Эдуардовна, e-mail: borodysik@mail.ru. Финансирование: Работа не имела финансирования. Конфликт интересов: Авторы заявляют об отсутствии конфликта интересов. Аннотация Статья посвящена клинике, критериям активности и диагностике заболевания неспецифический аортоартериит. В статье представлены современные критерии активности, диагностики у пациентов с артериитом Такаясу. Ключевые слова артериит Такаясу, неспецифический аортоартериит doi: 10.29234/2308-9113-2018-6-2-57-68 Неспецифический аортоартериит (артериит Такаясу) – гранулематозное воспаление аорты и ее крупных ветвей. Заболевание встречается преимущественно в странах Азии и Южной Америки, но случаи заболевания диагностированы и в других географических регионах земного шара [2,12]. Распространённость неспецифического аортоартериита варьирует от 0,8 до 2,6 случая на 1000 000 в зависимости от региона проживания и этнической группы [1]. В Российской Федерации эпидемиологические данные о распространенности заболевания отсутствуют. Причины заболеваний изучаются. Единой точкой зрения по данному вопросу нет, данные расходятся. Описана роль генетической, аутоиммунной, вирусной модели развития заболевания, гиперэстрогенемии в развитии данного заболевания [3,10,14,39]. С целью установления болезни неспецифического аортоартериита используются американские диагностические критерии, разработанные в 1990 (Aren, The American College of Rheumatology) [10,36]. Диагноз НАА устанавливается при наличии трёх и более следующих симптомов (чувствительность 90 %, специфичность 97,8 %).: возраст начала заболевания до 40 лет, синдром перемежающейся хромоты (слабость и боли в мышцах конечностей при движениях), ослабление пульса на одной или обеих плечевых артериях, разница в показателях уровня артериального давления более 10 мм рт. ст. на плечевых артериях, шум на подключичных артериях или брюшной аорте, изменения при ангиографии: сужение просвета или окклюзия аорты, ее крупных ветвей в проксимальных отделах верхних и нижних конечностей, не связанные с атеросклерозом, фибромускулярной дисплазией, спазмом. Частыми первыми проявлениями неспецифического аортоартериита становятся системный воспалительный синдром с лихорадкой, ночная потливость, слабость, утомляемость, анорексия, снижение массы тела. Появляющиеся ишемические осложнения напрямую отражают сосудистые нарушения, вызванные заболеванием. В разных странах встречаемость тех или иных симптомов варьирует. В Индии Jain et al. отметили у пациентов, страдающих НАА, в большинстве случаев наличие шумов в проекции сонных и подключичных артерий, [15]. В Южной Африке на первый план выходит симптом стойкого повышения артериального давления [25]. В Японии у пациентов, страдающих неспецифическим аортоартериитом, чаще всего диагностируется ослабление и асимметричность пульса на лучевых артериях, а также перемежающаяся хромота [26]. В России по данным Смитиенко и соавт. (2010) на момент постановки диагноза чаще всего отмечается шумы, выслушиваемые над областью сонных, подключичных артерий или брюшной аортой, головные боли, ослабление и асимметричность пульса на лучевых артериях. По версии Покровского и соавт. (2002) единственным симптомом, позволяющим заподозрить артериит Такаясу, являются боли тянущего характера в проекции пораженной артерии [11]. После купирования общевоспалительных реакций возможны три типа дальнейшего развития НАА: Ι тип – медленнопрогрессирующее, II тип – быстропрогрессирующее с частыми обострениями и III тип – заболевание прогрессирует с редкими обострениями [7]. По характеру поражений артерий при неспецифическом аортоартериите выделяют: стеноз, окклюзию, аневризму и коартацию. В настоящее время предложено несколько классификаций, однако ни одна из них не нашла единого признания. По классификации Nasu (1975) выделяют 4 типа поражения артерий: Ι тип – вовлечение только ветвей дуги аорты, II тип – поражение корня аорты, дуги и её ветвей, III тип – поражение поддиафрагмальной аорты, IV тип – поражение всей аорты и ветвей [4]. Анатомические типы поражения артерий по классификации Lupi-Herrera (1977) : Ι тип характеризуется поражением дуги аорты и ее ветвей, II тип – поражением грудного и/или брюшного отделов аорты, III тип – поражением дуги аорты в сочетании с изменениями в грудном или брюшном отделах аорты, IV тип – поражением легочной артерии в комбинации с любым из трех типов [18,23]. (Рисунок 1) Рис. 1. Анатомические типы поражения артерий по классификации Lupi-Herrera 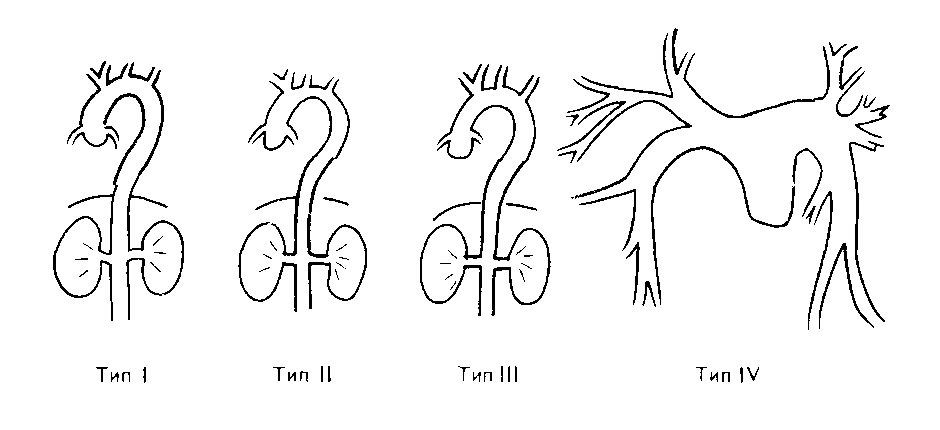 По ангиографической классификации, предложенной Moriwaki R. и соавторами в 1997 голу различают 5 анатомических типов : Ι тип – ветви дуги аорты; IIа тип – восходящая аорта, дуга аорты и ее ветви; IIb тип – восходящая аорта, дуга аорты, ее ветви, а также грудная нисходящая аорта; III тип – грудной отдел аорты, брюшной отдел аорты и/или почечные артерии; IV тип – брюшной отдел аорты и/или почечные артерии; V тип – комбинация IIb и типа IV [36]. (Рисунок 2) Рис. 2. Анатомические типы поражения артерий по классификации Moriwaki R. 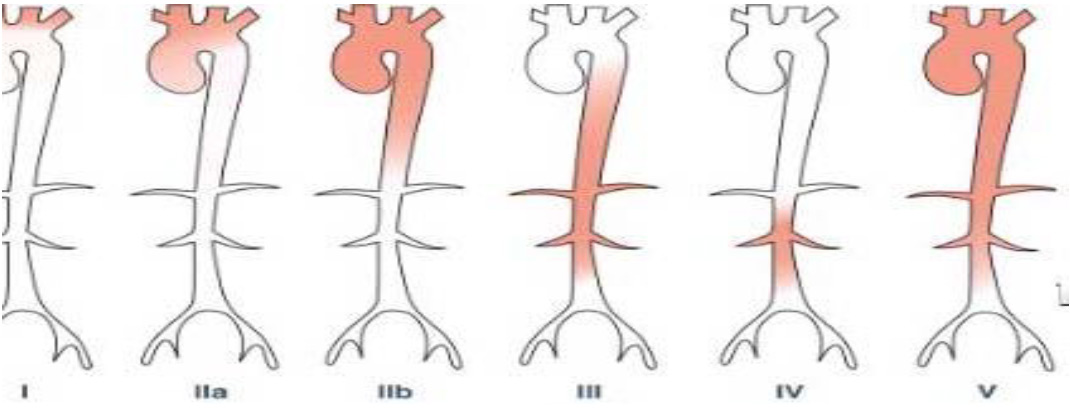 По последним данным выделяют 3 стадии болезни. На первой стадии, так называемой "пре-васкулит", пациентов беспокоят общевоспалительные симптомы такие как слабость, лихорадка, утомляемость, снижение массы тела. Вторая стадия, так называемая "сосудистая стадия", характеризуется формированием сосудистого поражения – стеноза, окклюзии, аневризмы и коарктации. На данной стадии появляются симптомы сосудистой недостаточности такие как онемение в руках, перемежающаяся хромота, расплывчатое зрение, преходящая слепота, транзиторные ишемические атаки, гемиплегии, судороги, параплегия и другие. Третья стадия, "burned-out stage" или "выгоревшая стадия", в ходе которой формируется фиброз или аневризматическая трансформация артерий, что зачастую связано с ремиссией заболевания. Это стадия наступает не у всех пациентов, и даже у пациентов, вступивших в данную стадию не исключен рецидив. Предположительно, данная стадия проявляется минимальной симптоматикой, однако, доказательств этого в литературе крайне мало [18]. Отсутствует единая классификация по степени активности неспецифического аортоартериита. Под "активностью заболевания" следует понимать обратимые проявления воспалительного процесса [20,22]. Было предложено несколько шкал и критериев активности васкулитов. Наиболее удобен для практического применения и принят большинством ревматологов подсчет индекса активности васкулита (Birmingham vasculitis activity score, Luqmani R. Et al., 1994) [20,22]. На основе Бирмингемской шкалы активности васкулитов, создана шкала, модифицированная специально для неспецифического аортоартериита. Шкала включает в себя 3 раздела: клиническую часть, лабораторные и инструментальные признаки активности патологического процесса [5]. Одной из разработок критериев активности НАА является ITAS 2010 – Индийская шкала активности артериита Такаясу. Данные критерии были разработаны в 2010 году группой индийских ученых-ревматологов. Эта шкала позволяет не только оценить активность заболевания, но и осуществлять контроль за терапией [29,35]. Шкала активности DEI.TAK (Disease Extent Index Takayasu) позволяет оценивать только клиническую симптоматику, но без учета визуализирующих методик [13 ]. В иностранных исследованиях для оценки активности пациентов с неспецифическим аортоартериитом используются критерии Кера (Национальный Институт Здоровья) [31]. На активность процесса указывает появление нового признака или утяжеление одного из следующих: ● Системные проявления, такие как лихорадка или артралгии без установленной причины; ● Повышение скорости оседания эритроцитов; ● Признаки сосудистой ишемии или воспаления, такие как перемежающаяся хромота, снижение или отсутствие пульса, шумы при аускультации сосудов, каротодиния, асимметричность артериального давления на верхних или нижних конечностях; ● Характерные ангиографические признаки заболевания. В ходе лабораторного обследования пациентов с неспецифическим аортоартериитом обращает на себя внимание увеличение СОЭ, СРБ зачастую на протяжении нескольких лет до постановки диагноза. Однако, по данным исследования ISSYS, не было выявлено положительной корреляции между такими маркерами воспаления как СОЭ, СРБ, тромбомодулин, фактор фон Виллебранда и группой больных, имеющих высокую активность НАА [20]. Опубликованы результаты исследований, по данным которых при активности заболевания в крови выявляется увеличение пентраксина-3 (PTX3), антител к ферритину [15], лептина [41], матриксной металлопротеиназы-9, интерлейкина-6 [37], C4-протеина (С4BP). По данным Nityanand et al. в 36,7% случаев в активной фазе заболевания выявляются антитела к кардиолипинам [7]. Имеются данные о выявлении у пациентов, страдающих неспецифическим аортоартериитом, антител к клеткам сосудистого эндотелия (HUVEC). Для выявления антител, взаимодействующих с клетками эндотелия крупных сосудов, применяют культуру эндотелиальных клеток из пупочной вены человека (human umbilical vein endothelial cells, HUVEC). Антитела, взаимодействующие с HUVEC, чаще синтезируются у пациентов с васкулитами средних и крупных сосудов [15,34]. Однако, в настоящее время нет диагностически значимых лабораторных маркеров выявления неспецифического аортоартериита. Большинство исследователей считают, что для оценки активности воспалительного процесса нужно ориентироваться на клинические проявления системного воспаления, а также уровень СОЭ и СРБ [28]. В инструментальной диагностике НАА, особенно при малосимптомном течении, и оценке распространенности сосудистого поражения помимо рентгеноконтрастной ангиографии важную роль играют неинвазивные методы, включая ультразвуковую ангиодопплерографию, компьютерную и магниторезонансную томографию [29,42], позитронно-эмиссионную томографию с флуордеоксиглюкозой [23,33]. Ультразвуковая ангиодопплерография считается высокоинформативным метолом диагностики окклюзионно-стенотических поражений, однако значимость данного метода при установлении диагноза артериита Такаясу остается дискуссионной [1]. Симптом "макаронных знаков" в виде концентрического утолщения интимы внутренней и/или общей сонной артерии является патогномоничным УЗИ симптомом поражения сонных артерий при НАА [24,36]. С помощью рентгеноконтрастной ангиографии можно визуализировать только просвет сосуда, но оценить толщину стенки артерии и её структуру не представляется возможным. К недостаткам данного метода также можно отнести его инвазивность, ионизирующую радиацию, применение при диагностике йодосодержащих контрастных веществ. Компьютерная и магнитно-резонансная томографии позволяют визуализировать как толщину стенки артерии, так и просвет сосуда, причем еще до развития стенотического поражения. Однако к недостаткам компьютерной томографии можно отнести радиационное облучение и применение йодосодержащих контрастных веществ [40]. Позитронно-эмиссионная томография с флуордеоксиглюкозой позволяет более точно описать морфологию и анатомию поражения артерий в сравнении с другими методами. Tezuca et. al. доказали, что позитронно-эмиссионная томография с флуордеоксиглюкозой обладает большей чувствительностью (92,6%) и специфичностью (91,7 %) по сравнению с уровнем СРБ (чувствительность – 81,5%, специфичность – 66,7%) и СОЭ (чувствительность – 74,1%, специфичность – 58,3%) [23,38]. С целью морфологического подтверждения диагноза неспецифического аортоартериита проводится биопсия, которую, к сожалению, удается провести редко. В биоптате в ранней стадии заболевания или в его активной фазе отмечают признаки гранулематозного артериита с преобладанием в инфильтрате мононуклеаров, иногда с примесью гигантских многоядерных клеток. Процесс локализуется в адвентиции и внутренней части средней оболочки артерии. По мере прогрессирования воспалительных изменений в стенке сосудов происходят формирование фиброзной гранулемы, разрушение эластических волокон и некроз гладкомышечных клеток сосудистой стенки. В местах воспаления возникает утолщение интимы и средней оболочки, обусловленное пролиферацией гладкомышечных клеток, депозицией коллагена и мукополисахаридов с пристеночным тромбозом. В конечной стадии воспалительного процесса или у больных, получавших лечение, наблюдаются фиброз интимы и адвентиции, признаки дегенерации средней оболочки сосуда со скудной мононуклеарной инфильтрацией. Возможно сосуществование воспалительных и фиброзных изменений [6]. Обсуждение Неспецифический аортоартериит является заболеванием, с которым сталкиваются как ревматологи, так и терапевты, кардиологи, ангиохирурги. Ввиду многообразия клинических проявлений, именно терапевты могут стать теми врачами первичного звена, к которым могут обратиться пациенты с аортоартериитом, поэтому знание клиники, диагностических критериев несомненно играют важную роль при предположении диагноза и направлении к ревматологу для дальнейшего диагностического поиска. Своевременная постановка диагноза и как можно более раннее начало соответствующей терапии может снизить прогрессирование заболевания, и, как следствие, предотвратить инвалидизирующие осложнения и улучшить качество жизни пациента. Список литературы 1. Абдуллаева М.А. Влияние терапии экватором и тессироном на клиническую симптоматику и функциональное состояние эндотелия сосудов у больных с неспецифическим аортоартериитом. Наука молодых 2015; (3): 40-46. 2. Арабидзе Г.Г., Абугова С.П., Матвеева Л.С. Клинические аспекты болезни Такаясу (215 наблюдений). Тер. Архив 1980; (5): 124-129. 3. Волосников Д.К., Глазырина Г.А., Серебрякова Е.Н., Колядина Н.А., Васильева Е.И., Летягин Е.И. Неспецифический аортоартериит (артериит Такаясу) у детей и подростков: обзор литературы и описание клинического случая. Трудный пациент 2015; (1-2): 36-39. 4. Калмыков Е.Л. Садриев О.К. Неспецифический аортоартериит. Наука молодых 2015; (4): 128-130. 5. Лыскина Г.А. Системные васкулиты. Руководство по детской ревматологии. Под. ред. Н.А. Геппе, Н.С. Подчерняевой, Г.А. Лыскиной. М.: Геотар-Медиа, 2011. С. 507-599. 6. Насонов Е.Л., Насонова В.А. Ревматология. Национальное руководство. М.: Геотар-Медиа, 2010. С. 539-567. 7. Мазуров В. И. Диффузные болезни соединительной ткани. СПб.; СпецЛИТ, 2009. С. 184-185. 8. Титова М.И., Каем Р.И., Тепляков В.Г. и др. Особенности изменений сосудов и гемостатической реакции организма при неспецифическом аортоартериите Клин. мед. 1991; (1): 68-71. 9. Шардина Л. А. Патогенетический вклад атерогенных дислипопротеидемий и дисбаланса половых гормонов в развитие сердечно-сосудистых осложнений при некоторых ревматологических заболеваниях у женщин. Автореф дисс. на соискание ученой степени д.м.н. Ярославль, 2011. 56 с. 10. Abularrage C.J., Slidell M.B., Arora S. Takayasu disease. Rutherford Vascular Surgery 2009; 78 (2): 100-106. 11. Arend W.P., Michel B.A., Bloch D.A., Hunder G.G., Calabrese L.H., Edworthy S.M., Fauci A.S., Leavitt R.Y., Lie J.T., Lightfoot R.W. The American College of Rheumatology 1990 criteria for the classification of Takayasu arteritis. Arthritis Rheum. 1990; 33(8): 1129-1134. 12. Aydin S.Z., Yilmaz N., Akar S. Assessment of disease activity and progression in Takayasus arteritis with Disease Extent Index – Takayasu Rheumatology 2010; 49 (10): 1889-1893. 13. Da Silva T.F., Levy-Neto M., Bonfá E., Pereira R.M. High prevalence of metabolic syndrome in Takayasu arteritis: increased cardiovascular risk and lower adiponectin serum levels. J Rheumatol. 2013; 40 (11): 1897-1904. 14. Darmochwał-Kolarz D., Chara A., Korzeniewski M., Leszczyńska-Gorzelak B., Oleszczuk J. Takayasu's arteritis in pregnancy – a case report. Ginekol Pol. 2014; 85 (1): 62-65. 15. Eichhorn J., Sima D., Thiele B., Lindschau C., Turowski A., Schmidt H., Schneider W., Haller H., Luft F.C. Anti-endothelial cell antibodies in Takayasu arteritis. Circulation 1996; 94 (10): 2396-2401. 16. Große K., Witte T, Moosig F, Hoyer BF, Lansche C, Schmidt RE, Baerlecken NT. Association of ferritin antibodies with Takayasu arteritis. Clin Rheumatol. 2014; 33 (10): 1523-1526. 17. Jain S., Kumari S., Ganguly N.K et al. Current status of Takayasu arteritis in India. Int J Cardiol. 1996; 54: 111-116. 18. Jefferson R Roberts, MD; Chief Editor: Herbert S Diamond. Takayasu Arteritis Differential Diagnoses [Electronic resource] Medscape-2016 URL: http://emedicine.medscape.com/article/332378-differential (дата обращения 03.10.2016). 19. Hernández-González C., López-Flores L.A., Sánchez-González M., Vera-Lastra O.L. Clinical and angiographic manifestations inpatients without previous diagnosis of Takayasu´s arteritis. Rev Med Inst Mex Seguro Soc. 2015; 53 (1): 60-65. 20. Hoffman G.S., Ahmed A.E. Surrogate markers of disease activity in patients with Takayasu arteritis. A preliminary report from The International Network for the Study of the Systemic Vasculitides (INSSYS). Int J Cardiol. 1998; 66: 191-194. 21. Luqmani R.A., Bacon P.A., Moots R.J., Janssen B.A., Pall A., Emery P. Birmingham Vasculitis Activity Score (BVAS) in systemic necrotizing vasculitis. QJM 1994; 87 (11): 671-678. 22. Luqmani R. Evaluation of vasculitis disease activity in Europe. Eur J Intern Med. 2007; 66 (3): 283-292. 23. Karapolat I., Kalfa M., Keser G. Comparison of F18 FDG PET/CT findings with current clinical disease status in patients with Takayasu's arteritis. Clinical and Experimental Rheumatology 2012; 31 (1): 15-21. 24. Kim S.Y. Follow-up CT evaluation of the mural changes in active Takayasu arteritis. Korean J. Radiol. 2007; 8: 286-294. 25. Kong X., Ma L., Wu L., Chen H., Ma L., Sun Y., Wu W., Ji Z., Zhang Z., Yang C., Ye S., Chen S., Dai S., Xue Y., Qin G., Zou Y., Yu Q., Jiang L. Evaluation of clinical measurements and development of new diagnostic criteria for Takayasu arteritis in a Chinese population. Clin Exp Rheumatol. 2015; 33 (2): 48- 55. 26. Mwipatayi B.P., Jeffeiy P.C. Takayasu arteritis: clinical features and management: report of 272cases. ANZ J. Surg. 2005; 75: 110-117. 27. Nakao K., Ikeda M. et al Takayasu's arteritis: Clinical Report of Eighty-four Cases and Immunological Studies of Seven Cases. Circulation 1967; 35: 1141-1155. 28. Nooshin D., Neda P. Ten year investigation of clinical, laboratory and radiologic manifestations and complications in patients with Taakayasus arteritis in three university hospitals. Malays.J. Med. Science 2013; 20 (3): 44-50. 29. Papa M., De Cobelli F., Baldissera E.et. Takayasu arteritis: intravascular contrast medium for MR angiography in the evaluation of disease activity. American Journal of Roentgenology 2012; 198 (3): 279-284. 30. Bacon P., Sivakumar R., Danda D., Misra R. Vasculitis assessment and Takayasu aorto-arteritis. Indian Journal of rheumatology 2012; 7 (3): 153-158. 31. Phillip R., Luqmani R. Mortality in systemic vasculitis: a systemic review. Clin. Exp. Rheumatol. 2008; 26(5): 94-104. 32. Kothari T.H., Kothari S. Takayasu Arteritis in children – review. Images Paediatr Cardiol. 2001; 3 (4): 4- 23. 33. Sager S., Yilmaz S., Ozhan M. F-18 Fdg PET/CT findings of a patient with Takayasu arteritis before and after therapy. Molecular Imaging and Radionuclide Therapy 2012; 21: 32-34. 34. Savage C.O., Williams J.M. Anti-endothelial cell antibodies in vasculitis. J Am Soc Nephrol. 2007; 18 (9): 2424-2426. 35. Sinha D., Mondal S., Nag A., Ghosh A. Development of a colour Doppler ultrasound scoring system in patients of Takayasu's arteritis and its correlation with clinical activity score (ITAS 2010). Rheumatology (Oxford). 2013; 52 (12): 202-209. 36. Souza W., Carvalho J.F. Diagnostic and classification criteria of Takayasu arteritis. Journal Autoimmun. 2014; 48: 79-83. 37. Sun Y., Ma L., Yan F., Liu H., Ding Y., Hou J., Jiang L. MMP-9 and IL-6 are potential biomarkers for disease activity in Takayasu's arteritis. Int J Cardiol. 2012; 156 (2): 236-238. 38. Tezuka D., Haraguchi G. Role of FDG PET-CT in Takayasu arteritis. J. Am. Coll. Cardiol. Img. 2012; 5 (4): 422-429. 39. Watanabe R., Ishii T., Nakamura K., Shirai T., Fujii H., Saito S., Harigae H. Ulcerative colitis is not a rare complication of Takayasu arteritis. Mod Rheumatol. 2014; 24 (2): 372-373. 40. Yamazaki M., Takano H. et.al. Detection of Takayasu arteritis in early stage by computed tomography. Int. J. Cardiol. 2002; 85 (2-3): 305-307. 41. Yilmaz H., Gerdan V., Kozaci D., Solmaz D., Akar S., Can G., Gulcu A., Goktay Y., Sari I., Birlik M., Akkoc N., Onen F. Ghrelin and adipokines as circulating markers of disease activity in patients with Takayasu arteritis. Arthritis Res Ther. 2012; (6): 272-274. 42. Zhu F.P., Luo S., Wang Z.J., Jin Z.Y., Zhang L.J. Takayasu arteritis: imaging spectrum at multidetector CT angiography. British Journal of Radiology. 2012; 85 (2): 473- 483.
Corresponding author: Irina E. Borodina; e-mail: borodysik@mail.ru. Source of funding: None. Conflict of interest: None declared. Abstract The article is dedicated to clinic, assessment of activity and diagnostic of patients suffering from nonspecific aortoarteritis. There are modern current criteria of diagnostic, and activity in Takayasu's disease patients are presented. Key words Takayasu's disease, nonspecific aortoarteritis References 1. Abdullaeva M. A. Vliyanie terapii ehkvatorom i tessironom na klinicheskuyu simptomatiku i funkcional'noe sostoyanie ehndoteliya sosudov u bol'nyh s nespecificheskim aortoarteriitom [Effect of equator and tessiron therapy on clinical symptoms and functional state of vascular endothelium in patients with nonspecific aortoarteritis]. Nauka molodyh [Science of the young] 2015; (3): 40-46. (In Russ.) 2. Arabidze G.G., Abugova S.P., Matveeva L.S. Klinicheskie aspekty bolezni Takayasu (215 nablyudenij) [Clinical aspects of Takayasu's disease (215 observations)]. Ter. Arhiv [Ter. Archive] 1980; (5): 124-129. (In Russ.) 3. Volosnikov D.K., Glazyrina G.A., Serebryakova E.N., Kolyadina N.A., Vasil'eva E.I., Letyagin E.I. Nespecificheskij aortoarteriit (arteriit Takayasu) u detej i podrostkov: obzor literatury i opisanie klinicheskogo sluchaya [Nonspecific aortoarteritis (arteritis Takayasu) in children and adolescents: a review of the literature and a description of the clinical case]. Trudnyj pacient [Difficult patient] 2015; (1-2): 36-39. (In Russ.) 4. Kalmykov E.L. Sadriev O.K. Nespecificheskij aortoarteriit [Nonspecific aortoarteritis]. Nauka molodyh [Science of the young] 2015; (4): 128-130. (In Russ.) 5. Lyskina G.A. Sistemnye vaskulity. Rukovodstvo po detskoj revmatologii. Pod. red. N.A. Geppe, N.S. Podchernyaevoj, G.A. Lyskinoj [Systemic vasculitis. Guide to Children's Rheumatology. Edited by N.A. Geppe, N.S. Podchernyaeva, G.A. Lyskina]. Moscow: Geotar-Media, 2011. P. 507-599. (In Russ.) 6. Nasonov E.L., Nasonova V.A. Revmatologiya. Nacional'noe rukovodstvo [Rheumatology. National guidelines]. Moscow: Geotar-Media, 2010. P. 539-567. (In Russ.) 7. Mazurov V. I. Diffuznye bolezni soedinitel'noj tkani [Diffuse connective tissue diseases]. St. Petersburg; SpecLIT, 2009. S. 184-185. (In Russ.) 8. Titova M I., Kaem R.I., Teplyakov V.G. et al. Osobennosti izmenenij sosudov i gemostaticheskoj reakcii organizma pri nespecificheskom aortoarteriite [Features of vessel changes and hemostatic reaction of the body with nonspecific aortoarteriitis] Klin. med. [Clin. Med.] 1991; (1): 68-71. (In Russ.) 9. Shardina L. A. Patogeneticheskij vklad aterogennyh dislipoproteidemij i disbalansa polovyh gormonov v razvitie serdechno-sosudistyh oslozhnenij pri nekotoryh revmatologicheskih zabolevaniyah u zhenshchin. Avtoref diss. na soiskanie uchenoj stepeni d.m.n. [Pathogenetic contribution of atherogenic dyslipoproteinemia and imbalance of sex hormones to the development of cardiovascular complications in some rheumatological diseases in women. Author’s abstract, Doctor of Medicine Thesis] Yaroslavl', 2011. 56 p. (In Russ.) 10. Abularrage C.J., Slidell M.B., Arora S. Takayasu disease. Rutherford Vascular Surgery 2009; 78 (2): 100-106. 11. Arend W.P., Michel B.A., Bloch D.A., Hunder G.G., Calabrese L.H., Edworthy S.M., Fauci A.S., Leavitt R.Y., Lie J.T., Lightfoot R.W. The American College of Rheumatology 1990 criteria for the classification of Takayasu arteritis. Arthritis Rheum. 1990; 33(8): 1129-1134. 12. Aydin S.Z., Yilmaz N., Akar S. Assessment of disease activity and progression in Takayasus arteritis with Disease Extent Index – Takayasu Rheumatology 2010; 49 (10): 1889-1893. 13. Da Silva T.F., Levy-Neto M., Bonfá E., Pereira R.M. High prevalence of metabolic syndrome in Takayasu arteritis: increased cardiovascular risk and lower adiponectin serum levels. J Rheumatol. 2013; 40 (11): 1897-1904. 14. Darmochwał-Kolarz D., Chara A., Korzeniewski M., Leszczyńska-Gorzelak B., Oleszczuk J. Takayasu's arteritis in pregnancy – a case report. Ginekol Pol. 2014; 85 (1): 62-65. 15. Eichhorn J., Sima D., Thiele B., Lindschau C., Turowski A., Schmidt H., Schneider W., Haller H., Luft F.C. Anti-endothelial cell antibodies in Takayasu arteritis. Circulation 1996; 94 (10): 2396-2401. 16. Große K., Witte T, Moosig F, Hoyer BF, Lansche C, Schmidt RE, Baerlecken NT. Association of ferritin antibodies with Takayasu arteritis. Clin Rheumatol. 2014; 33 (10): 1523-1526. 17. Jain S., Kumari S., Ganguly N.K et al. Current status of Takayasu arteritis in India. Int J Cardiol. 1996; 54: 111-116. 18. Jefferson R Roberts, MD; Chief Editor: Herbert S Diamond. Takayasu Arteritis Differential Diagnoses [Electronic resource] Medscape-2016 Available at: http://emedicine.medscape.com/article/332378-differential 19. Hernández-González C., López-Flores L.A., Sánchez-González M., Vera-Lastra O.L. Clinical and angiographic manifestations inpatients without previous diagnosis of Takayasu´s arteritis. Rev Med Inst Mex Seguro Soc. 2015; 53 (1): 60-65. 20. Hoffman G.S., Ahmed A.E. Surrogate markers of disease activity in patients with Takayasu arteritis. A preliminary report from The International Network for the Study of the Systemic Vasculitides (INSSYS). Int J Cardiol. 1998; 66: 191-194. 21. Luqmani R.A., Bacon P.A., Moots R.J., Janssen B.A., Pall A., Emery P. Birmingham Vasculitis Activity Score (BVAS) in systemic necrotizing vasculitis. QJM 1994; 87 (11): 671-678. 22. Luqmani R. Evaluation of vasculitis disease activity in Europe. Eur J Intern Med. 2007; 66 (3): 283-292. 23. Karapolat I., Kalfa M., Keser G. Comparison of F18 FDG PET/CT findings with current clinical disease status in patients with Takayasu's arteritis. Clinical and Experimental Rheumatology 2012; 31 (1): 15-21. 24. Kim S.Y. Follow-up CT evaluation of the mural changes in active Takayasu arteritis. Korean J. Radiol. 2007; 8: 286-294. 25. Kong X., Ma L., Wu L., Chen H., Ma L., Sun Y., Wu W., Ji Z., Zhang Z., Yang C., Ye S., Chen S., Dai S., Xue Y., Qin G., Zou Y., Yu Q., Jiang L. Evaluation of clinical measurements and development of new diagnostic criteria for Takayasu arteritis in a Chinese population. Clin Exp Rheumatol. 2015; 33 (2): 48- 55. 26. Mwipatayi B.P., Jeffeiy P.C. Takayasu arteritis: clinical features and management: report of 272cases. ANZ J. Surg. 2005; 75: 110-117. 27. Nakao K., Ikeda M. et al Takayasu's arteritis: Clinical Report of Eighty-four Cases and Immunological Studies of Seven Cases. Circulation 1967; 35: 1141-1155. 28. Nooshin D., Neda P. Ten year investigation of clinical, laboratory and radiologic manifestations and complications in patients with Taakayasus arteritis in three university hospitals. Malays.J. Med. Science 2013; 20 (3): 44-50. 29. Papa M., De Cobelli F., Baldissera E.et. Takayasu arteritis: intravascular contrast medium for MR angiography in the evaluation of disease activity. American Journal of Roentgenology 2012; 198 (3): 279-284. 30. Bacon P., Sivakumar R., Danda D., Misra R. Vasculitis assessment and Takayasu aorto-arteritis. Indian Journal of rheumatology 2012; 7 (3): 153-158. 31. Phillip R., Luqmani R. Mortality in systemic vasculitis: a systemic review. Clin. Exp. Rheumatol. 2008; 26(5): 94-104. 32. Kothari T.H., Kothari S. Takayasu Arteritis in children – review. Images Paediatr Cardiol. 2001; 3 (4): 4- 23. 33. Sager S., Yilmaz S., Ozhan M. F-18 Fdg PET/CT findings of a patient with Takayasu arteritis before and after therapy. Molecular Imaging and Radionuclide Therapy 2012; 21: 32-34. 34. Savage C.O., Williams J.M. Anti-endothelial cell antibodies in vasculitis. J Am Soc Nephrol. 2007; 18 (9): 2424-2426. 35. Sinha D., Mondal S., Nag A., Ghosh A. Development of a colour Doppler ultrasound scoring system in patients of Takayasu's arteritis and its correlation with clinical activity score (ITAS 2010). Rheumatology (Oxford). 2013; 52 (12): 202-209. 36. Souza W., Carvalho J.F. Diagnostic and classification criteria of Takayasu arteritis. Journal Autoimmun. 2014; 48: 79-83. 37. Sun Y., Ma L., Yan F., Liu H., Ding Y., Hou J., Jiang L. MMP-9 and IL-6 are potential biomarkers for disease activity in Takayasu's arteritis. Int J Cardiol. 2012; 156 (2): 236-238. 38. Tezuka D., Haraguchi G. Role of FDG PET-CT in Takayasu arteritis. J. Am. Coll. Cardiol. Img. 2012; 5 (4): 422-429. 39. Watanabe R., Ishii T., Nakamura K., Shirai T., Fujii H., Saito S., Harigae H. Ulcerative colitis is not a rare complication of Takayasu arteritis. Mod Rheumatol. 2014; 24 (2): 372-373. 40. Yamazaki M., Takano H. et.al. Detection of Takayasu arteritis in early stage by computed tomography. Int. J. Cardiol. 2002; 85 (2-3): 305-307. 41. Yilmaz H., Gerdan V., Kozaci D., Solmaz D., Akar S., Can G., Gulcu A., Goktay Y., Sari I., Birlik M., Akkoc N., Onen F. Ghrelin and adipokines as circulating markers of disease activity in patients with Takayasu arteritis. Arthritis Res Ther. 2012; (6): 272-274. 42. Zhu F.P., Luo S., Wang Z.J., Jin Z.Y., Zhang L.J. Takayasu arteritis: imaging spectrum at multidetector CT angiography. British Journal of Radiology. 2012; 85 (2): 473-483. |
[ См. также ] Рубрики |
||||
|
|
|
Журнал «Медицина» © ООО "Инновационные социальные проекты"
|