| О журнале | Редколлегия | Редсовет | Архив номеров | Поиск | Авторам | Рецензентам | English |
Системный подход в неотложной ультразвуковой диагностике (обзор клинических случаев)
Автор для корреспонденции: Зотова Наталья Викторовна; e-mail: 89185841848aa@gmail.com. Финансирование. Исследование не имело спонсорской поддержки. Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов. Аннотация Статья написана на основе многолетнего опыта (2016-2021гг.) проведения ультразвуковых исследований по неотложным показаниям в отделении ультразвуковой диагностики ФГКУ "1602 ВКГ" Минобороны России. Актуальность данной работы связана с необходимостью точной и быстрой диагностики широкого спектра заболеваний на этапе приёмного отделения многопрофильного стационара. Целью статьи является усовершенствование диагностики на первичном этапе, снижение количества диагностических ошибок с помощью системного и мультидисциплинарного подхода к проведению неотложных ультразвуковых исследований. Такое разностороннее обследование больного позволяет максимально быстро приблизить лечебные мероприятия. В статье представлен анализ структуры наиболее часто встречаемой патологии при проведении ультразвуковых исследований по неотложным показаниям, а также предложен алгоритм проведения неотложных ультразвуковых исследований. В статье приведены показательные, на наш взгляд, клинические случаи, доказывающие большое значение расширенного диагностического поиска, особенно при проведении ультразвуковых исследований сложным, диагностически "непонятным" пациентам. Ключевые слова ультразвуковая диагностика, ультразвуковые исследования, диагностика по неотложным показаниям, клинические случаи, расширенный диагностический поиск doi: 10.29234/2308-9113-2022-10-3-72-84 Для цитирования: Зотова Н. В., Таран О. П., Ан Г. Ф., Савченко Е. Н. Системный подход в неотложной ультразвуковой диагностике (обзор клинических случаев). Медицина 2022; 10(3): 72-84. Введение Ультразвуковая диагностика на протяжении последних 40 лет прочно вошла в медицинскую практику и до сих пор продолжает оставаться актуальным и постоянно совершенствующимся методом диагностики. Ультразвуковое исследование (УЗИ) – один из самых доступных методов диагностики, в том числе при острых и неотложных состояниях. За счёт простоты, достаточной безопасности обследования и высокой информативности УЗИ [1,3,8,9,10] выходит на первый план в диагностике заболеваний и повреждений различных органов и систем. Показаниями для проведения неотложных ультразвуковых исследований являются боли в животе различной локализации – симтомокомплекс "острый живот", синдром желтухи, травмы и повреждения органов брюшной полости, мочевыводящих путей и мочевого пузыря [2], забрюшинного пространства, органов грудной клетки, органов мошонки, септические состояния, послеоперационные осложнения и осложнения после пункций паренхиматозных органов, почечная колика [3]. В отдельную группу показаний для проведения неотложных УЗ-исследований попадают "непонятные" больные с неопределенными жалобами, которые требуют дообследования на этапе приемного отделения госпиталя для определения дальнейшей тактики их ведения. Назначение ультразвуковых исследований по неотложным показаниям осуществляют: дежурный врач приемного отделения, дежурные хирург, терапевт, врачи-консультанты. Мы считаем, что их присутствие во время исследования дает возможность оперативно ознакомиться с анамнезом, данными проведенных объективного осмотра и дополнительных методов исследования, совместно обсудить последующий алгоритм диагностических мероприятий (повторное УЗИ, компьютерная томография, магнитно-резонансная томография, ретроградная холангиопанкреатография, рентгенография и так далее) и определиться с тактикой ведения больного [3,4,6,8,11]. В свою очередь, врач ультразвуковой диагностики непосредственно во время исследования, при необходимости, принимает решение о расширении объёма ультразвукового обследования. При проведении УЗИ по неотложным показаниям врач ультразвуковой диагностики сталкивается с определенными трудностями: отсутствие подготовки пациента, некомплаентное поведение пациента, тяжелое общее состояние, вынужденное положение больного. Все эти моменты, а также наличие повязок на передней брюшной стенке и аппарата искусственной вентиляции лёгких ограничивают доступ к зонам интереса и закрывают акустические окна [5]. Протокол УЗ-исследования по неотложным показаниям аналогичен протоколу при плановых УЗИ (соответствует консенсусному заявлению РАСУДМ о протоколе ультразвукового исследования от 23.04.2019 г. и приказу Министерства здравоохранения Российской Федерации от 8 июня 2020 г. №557н), с обязательным указанием времени проведения исследования и указанием значимой информации для интерпретации результатов исследования (метеоризм, вынужденное положение больного, наличие повязок и дренажных трубок на передней брюшной стенке и т.п.) [5,6]. Цель исследований Таким образом, целью данного исследований является: ● обоснование системного и мультидисциплинарного подхода к проведению УЗИ по неотложным показаниям; ● обоснование применения расширенного диагностического поиска, особенно при проведении ультразвуковых исследований сложным, диагностически "непонятным" пациентам; ● усовершенствование диагностики на этапе приёмного отделения с помощью ультразвукового исследования; ● разработка алгоритма неотложного УЗИ; ● снижение количества диагностических ошибок. Методология ФГКУ "1602 ВКГ" Минобороны России оказывает плановую медицинскую помощь и скорую медицинскую помощь. Отделение ультразвуковой диагностики в ФГКУ "1602 ВКГ" Минобороны России осуществляет как плановые ультразвуковые исследования, так и исследования по неотложным показаниям. В эксплуатации находятся 8 ультразвуковых сканеров различных классов, в том числе и портативные аппараты. Количество ультразвуковых исследований по неотложным показаниям в течение последних нескольких лет остается практически неизменным, несмотря на снижение количества плановых УЗ-исследований в связи с ограничением плановой медицинской помощи на фоне пандемии COVID-19.Так, в 2011 году на долю УЗИ по неотложным показаниям приходилось 10,5%, в 2016 году – 14,5%, в 2021 году – около 12% [7]. Исследование проведено на УЗ-сканерах Samsung S50, Logic P6 и Sonoline Antares с помощью мультичастотных конвексных датчиков с частотой 3-5 МГц, линейных датчиков 7-13 МГц. Выбор датчика определялся целью исследования (конвексный датчик использовался для оценки органов брюшной полости, почек, мочевыводящих путей, линейный – для оценки состояния мягких тканей, правой подвздошной области и аппендикулярного отростка). В изучаемую группу вошли пациенты, поступившие в приемное отделение ФГКУ "1602 ВКГ" Минобороны России с 2016 года по 2021 год. Половой состав: 68% мужчин, 32% женщины, возрастом от 18 лет до 85 лет. Результаты Среди всех неотложных УЗИ основную массу – 55,6% составляют УЗ-исследования, связанные с абдоминальным болевым синдромом – патология гепатобилиарной системы, поджелудочной железы. На втором месте (19,1%) – подозрение на острый аппендицит. Далее по количеству исследований идут исследования мочеполовой системы (около 19% от общего количества ультразвуковых исследований по неотложным показаниям), как правило, это почечная колика, острая задержка мочи. Необходимость исследования плевральных полостей составила 15,3% случаев как самостоятельное показание, так и в комплексе с исследованием органов брюшной полости и забрюшинного пространства при травмах, повреждениях и в связи с утяжелением общего состояния больных. В отдельную группу мы выделили исследование органов мошонки по "cito!" в связи с травматическим повреждением (6,5%). Оставшиеся 3,6% приходится на УЗ-исследование мягких тканей (разрывы мышц и сухожилий), несмотря на то, что основным методом диагностики при данной патологии является магнитно-резонансная томография. Наш многолетний опыт работы позволяет составить алгоритм проведения неотложного УЗ-исследования, который включает: ● выявление свободной жидкости в малом тазу и брюшной полости [9]; ● наличие или отсутствие расширенных петель тонкой и толстой кишки [1]; ● оценка всех органов брюшной полости – печени, желчного пузыря, селезенки, поджелудочной железы; ● оценка состояния брюшного отдела аорты у лиц старше 50 лет; ● оценка состояния почек, паранефральной клетчатки, мочевыводящих путей. Первым следует проводить УЗИ поджелудочной железы, так как в процессе длительного положения "лежа на спине" железу закрывают петли поперечно-ободочной кишки, что делает невозможным детальный осмотр железы. Приведём в пример выявление довольно крупного образования в проекции головки поджелудочной железы (рис. 1) у пациентки Д., 70 лет, поступившей в приемное отделение с жалобами на тошноту, рвоту, боли в животе. В процессе исследования петля поперечно-ободочной кишки закрыла зону интереса. Рис. 1. Образование в проекции головки поджелудочной железы. 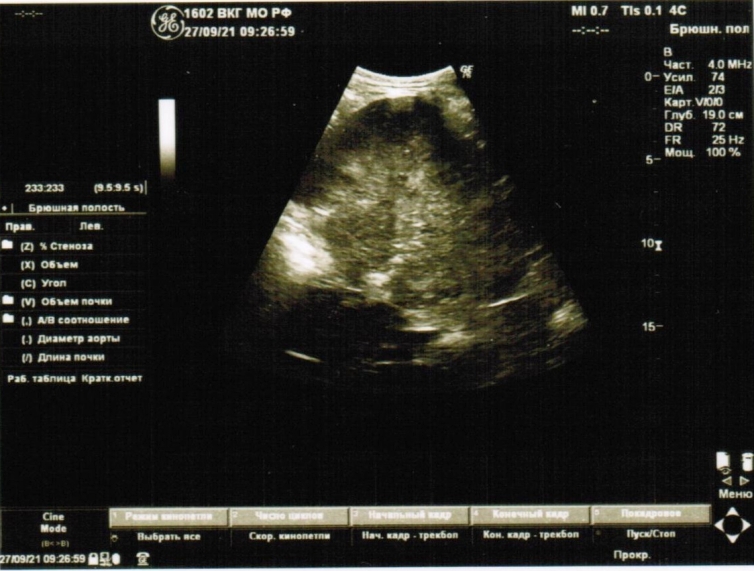 У всех больных старше 50 лет оцениваем просвет брюшного отдела аорты для выявления аневризмы и ее осложнений (рис. 2а, 2б). При неопределенных болях в животе брюшную аорту осматриваем у всех больных независимо от возраста [9]. Рис. 2а. Аневризма брюшного отдела аорты с пристеночным тромбом у пациента М., 65 лет – поперечное сканирование. 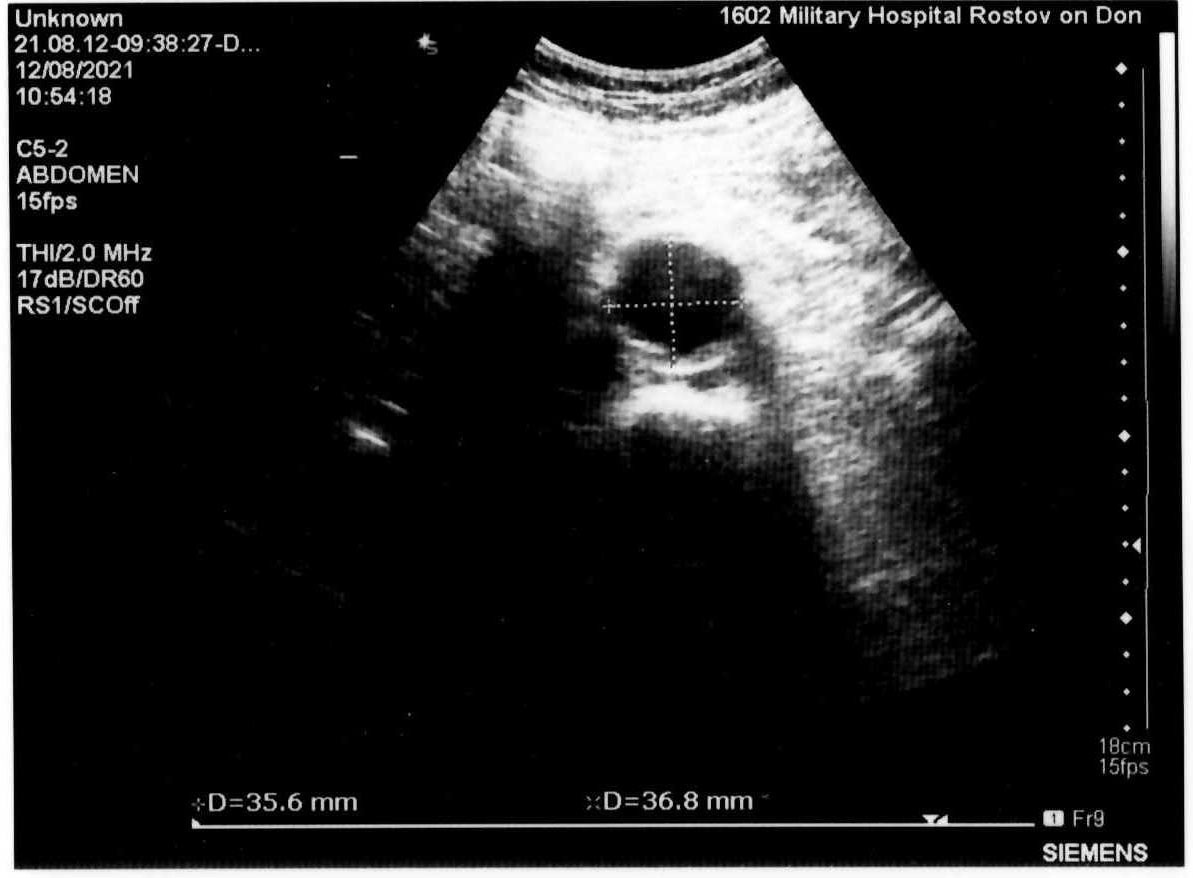 Рис. 2б. Аневризма брюшного отдела аорты с пристеночным тромбом у пациента М., 65 лет – продольное сканирование. 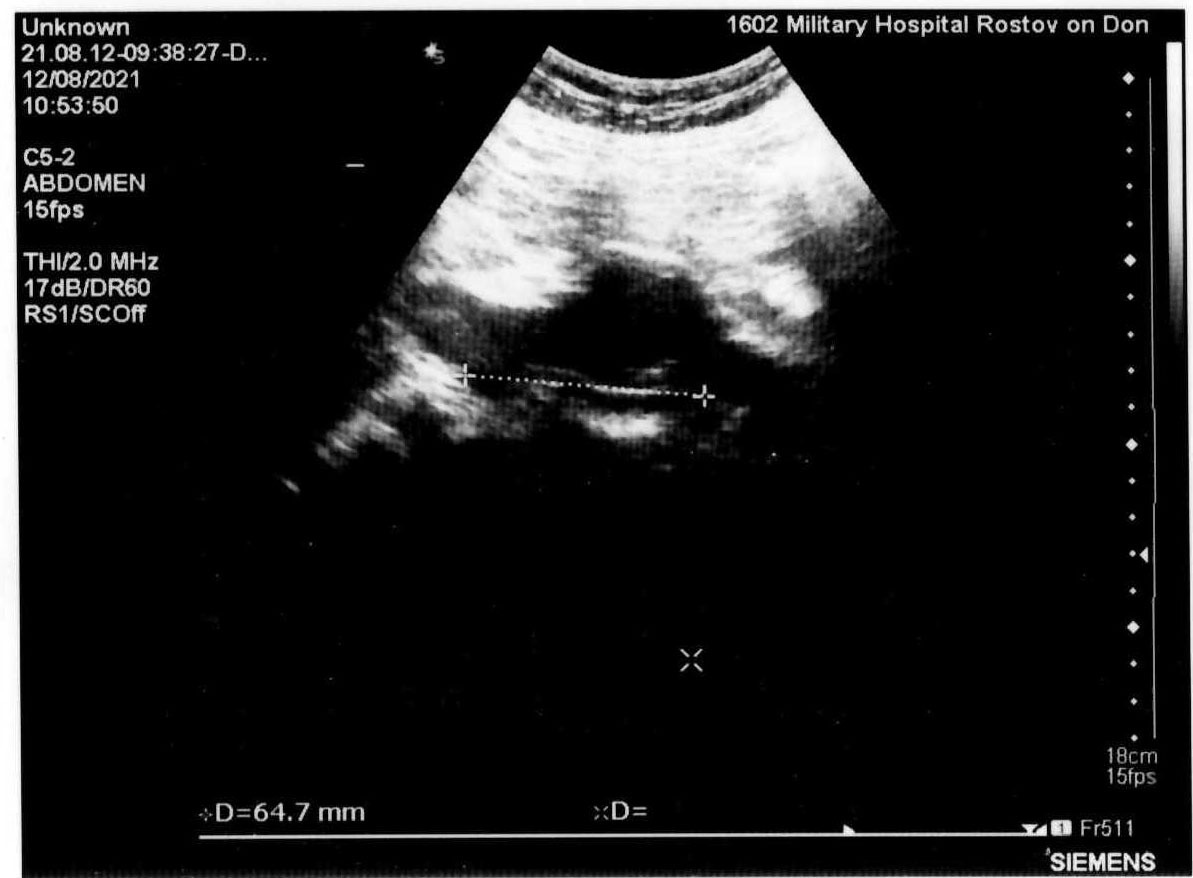 При проведении ультразвукового исследования во время дежурства пациенту Л., 45 лет, который жаловался на боли в эпигастрии, было выявлено кистозное образование больших размеров прилежащее к телу поджелудочной железы (рис. 3а, 3б). При проведении КТ органов брюшной полости был поставлен диагноз хронический панкреатит, псевдокистозная форма. В структуре острой патологии органов брюшной полости по литературным данным на долю острого аппендицита приходится 1,3-28% [10]. При типичном расположении аппендикулярного отростка в правой подвздошной области выявляется симптом "мишени" [10,11]. Косвенные симптомы – расширенные петли подвздошной и слепой кишки, жидкость в правой подвздошной области, увеличенные с утолщенным корковым слоем подвздошные лимфатические узлы [10,11]. Рис. 3а. Кистозное образование в эпигастральной области – продольное сканирование. 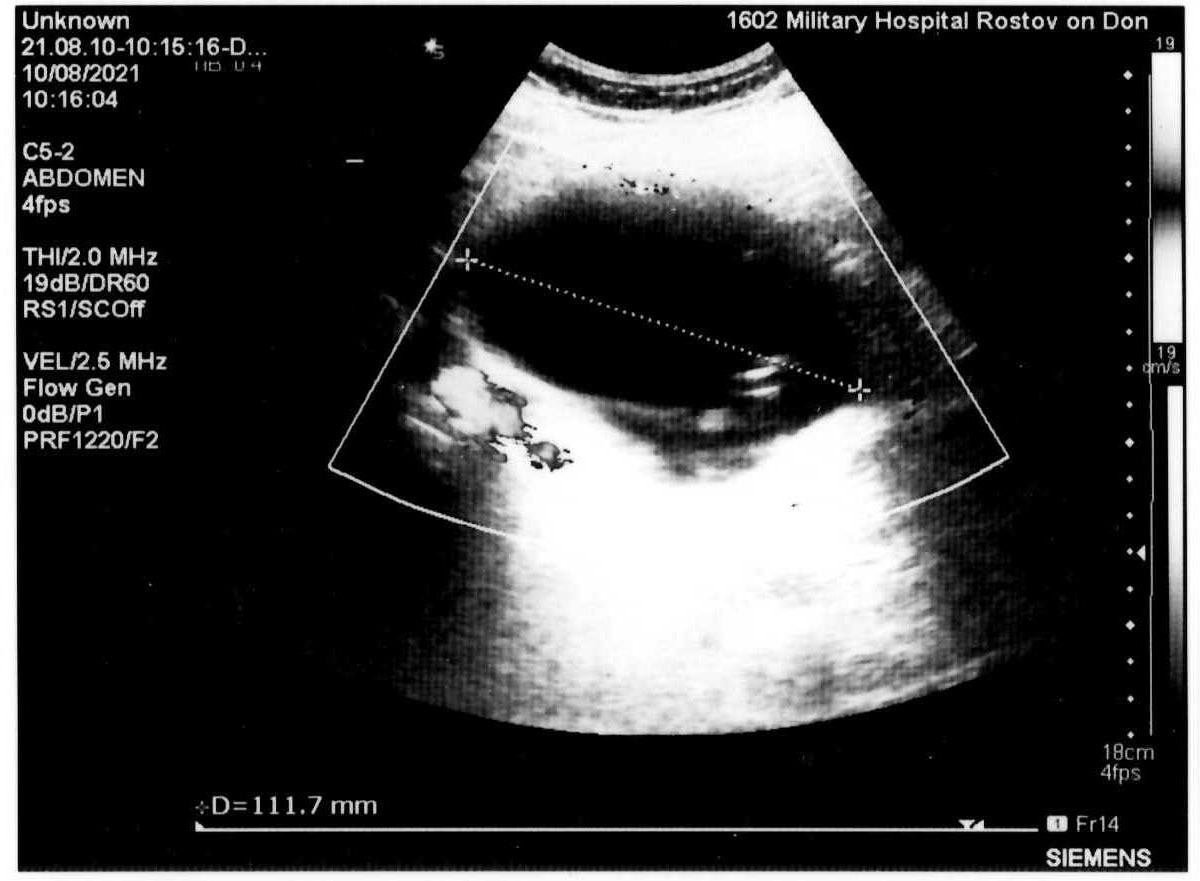 Рис. 3б. Кистозное образование в эпигастральной области – поперечное сканирование. 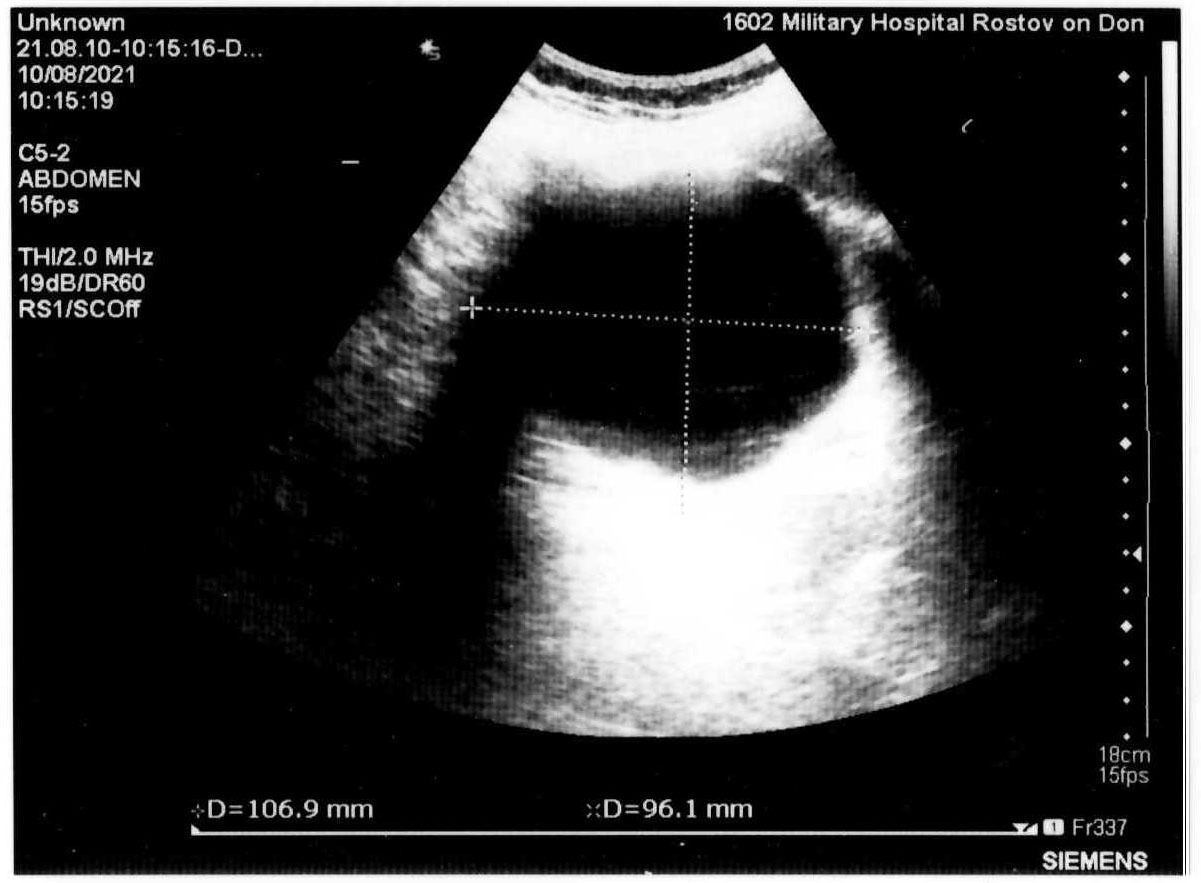 В редких случаях при забрюшинном расположении отростка возможно выявление при УЗИ расширенной чашечно-лоханочной системы (ЧЛС) правой почки с сохраненным выбросом мочи в мочевой пузырь и отсутствием визуализации конкрементов в ЧЛС и по ходу мочеточника (рис. 4), как у пациента Б. 25 лет с неопределенными болями по правому флангу живота, субфебрильной температурой, тошнотой и рвотой. Данный пациент был направлен на УЗИ с предположительным диагнозом мочекаменная болезнь. Однако, не обнаружив конкремента в ЧЛС и по ходу правого мочеточника, врач принял решение о необходимости расширить диагностический поиск, в результате которого было выявлено наличие острого аппендицита с нетипичным "забрюшинным, восходящим" расположением аппендикса. Рис. 4. Расширенная ЧЛС правой почки. 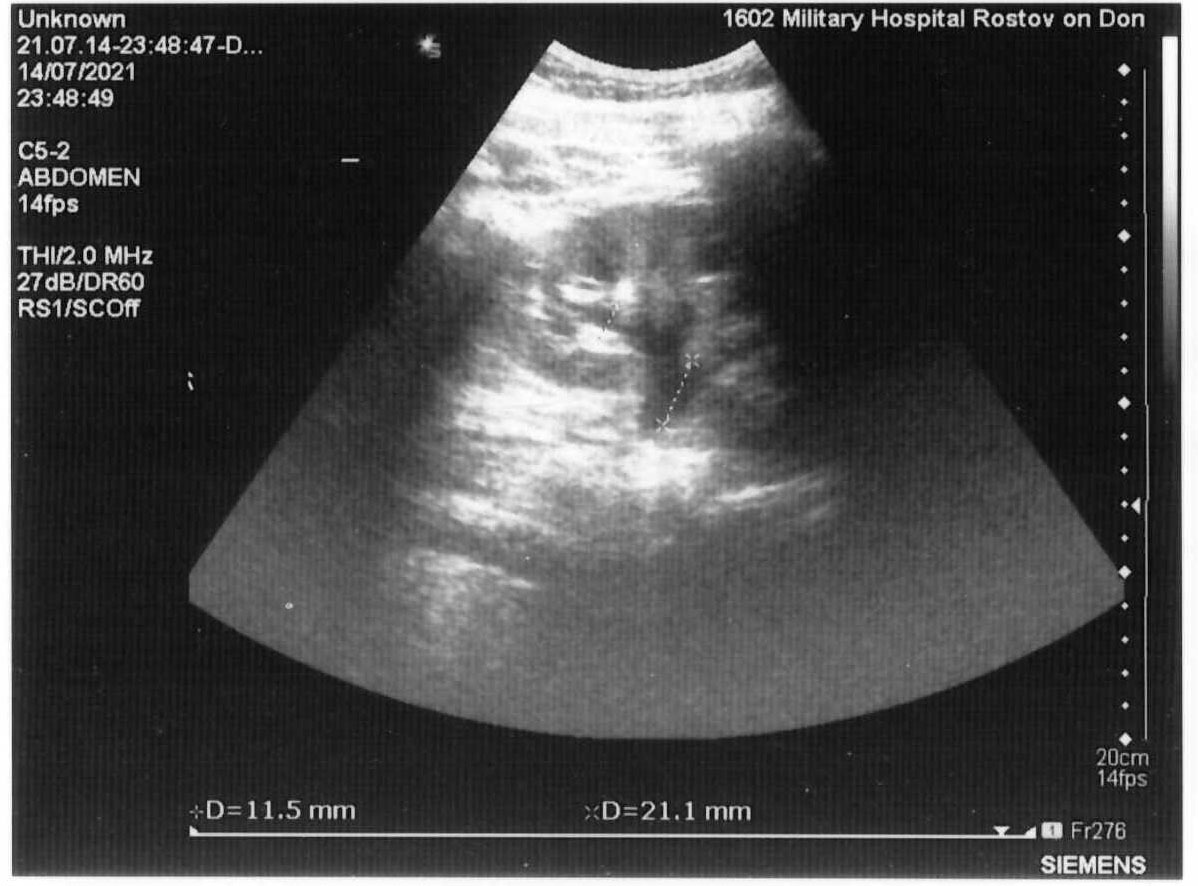 Пациенты с разноплановыми жалобами, с данными объективного исследования, не укладывающимися в определенную нозологическую категорию или синдром, относятся к диагностически "непонятным". Работа с такими больными представляет определенные трудности в плане определения показаний для госпитализации, профиля отделения и дальнейшей тактики ведения, что иллюстрирует следующий клинический случай. В приемное отделение госпиталя по скорой помощи поступил пациент Г., 65 лет, с жалобами на постоянную тошноту, рвоту, субфебрилитет в течении последней недели. В анамнезе гипертоническая болезнь, ожирение 2 степени. Объективно: повышенного питания, бледный, артериальное давление (АД) 145/85 мм. рт. ст., пульс 95 уд/мин., тоны сердца приглушены, живот мягкий, безболезненный. Обращали на себя внимание припухлость и пальпируемое образование в надлобковой области, достигающее пупка. В общем анализе крови без существенных изменений, общий анализ мочи не сдан, т.к. не удалось собрать мочу (нет позыва на мочеиспускание). На момент приезда врача УЗД биохимический анализ крови был в работе. При УЗ-исследовании обращали на себя внимание: переполненный мочевой пузырь (объем более 1,5 литра), утолщение стенки мочевого пузыря (0,8-0,9см) с выраженной трабекулярностью, увеличенная предстательная железа объемом 135 см3 (рис. 5). Рис. 5. Увеличенная предстательная железа с внутрипузырным ростом. 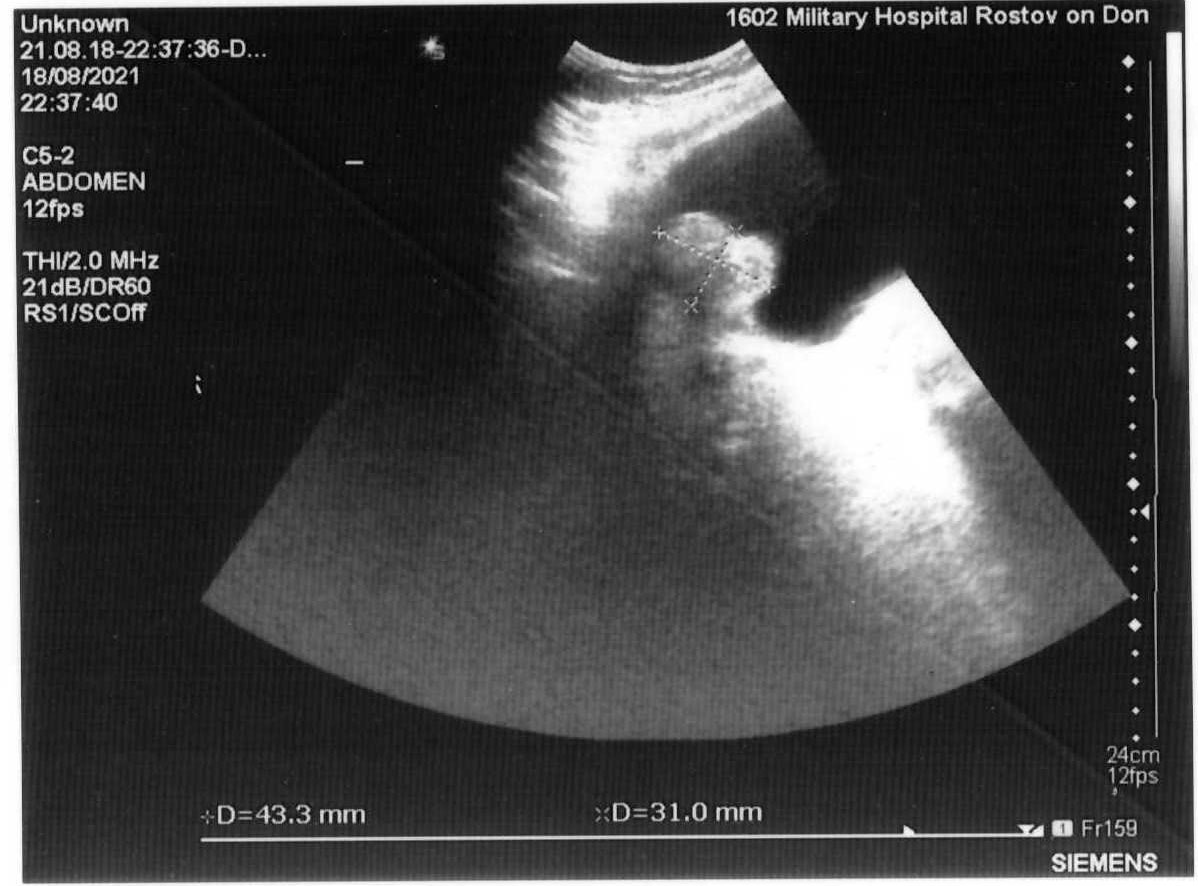 При осмотре обеих почек была выявлена двусторонняя дилатация ЧЛС и обоих мочеточников при сохраненном выбросе мочи в мочевой пузырь при отсутствии конкрементов по ходу мочевыделительной системы, паренхима обеих почек повышенной эхогенности без четкой кортико-медуллярной дифференцировки (рис. 6), но с сохраненным сосудистым рисунком при цветовом доплеровском картировании (ЦДК). Рис. 6. Расширенная ЧЛС левой почки, повышенная эхогенность паренхимы без четкой КМД. 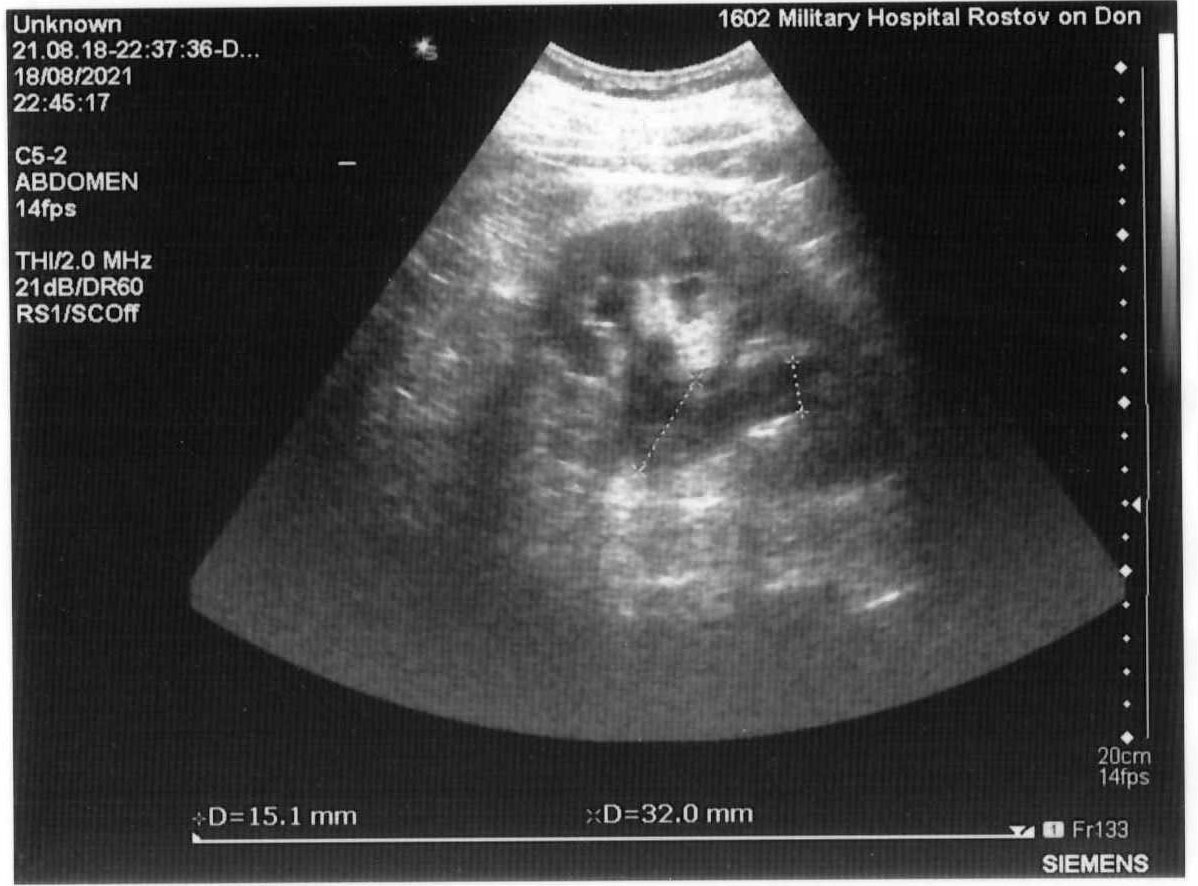 С о стороны органов брюшной полости и брюшной аорты были выявлены диффузные изменения печени и поджелудочной железы, атеросклероз брюшного отдела аорты. Заключение: УЗ-признаки гиперплазии предстательной железы с выраженным внутрипузырным ростом, хронической задержки мочи, двусторонней каликопиелоуретероэктазии и диффузных изменений паренхимы обеих почек. В биохимическом анализе крови – высокие цифры креатинина и мочевины. При ретроспективном анализе анамнеза удалось выяснить, что проблемы с мочеиспусканием беспокоили пациента на протяжении последнего года, к врачу по этому поводу не обращался. Показательным с точки зрения необходимости расширенного ультразвукового поиска представляется еще один клинический случай. В приемное отделение госпиталя, переводом из центральной районной больницы, поступила пациентка В., 48 лет, с болями в левом подреберье, тошнотой, рвотой, субфебрилитетом. В переводном эпикризе в качестве основного диагноза был указан острый панкреатит, отечная форма. По данным проведенного обследования в направившем лечебном учреждении при УЗИ органов брюшной полости были выявлены диффузные изменения поджелудочной железы, общий и биохимический анализы крови, общий анализ мочи без существенных отклонений от нормы. Объективно: общее состояние удовлетворительное, АД 135/75 мм. рт. ст., пульс 80/мин, тоны сердца приглушены, пальпаторно умеренная болезненность в левом подреберье, симптом "поколачивания" отрицательный с обеих сторон. При обследовании пациентки в условиях приемного отделения госпиталя в общем анализе мочи были выявлены единичные эритроциты в поле зрения, в остальном – без существенных изменений. При УЗИ: со стороны органов брюшной полости размеры поджелудочной железы в пределах нормы, структурно железа не изменена. Было обнаружено полное удвоение левой почки с расширением ЧЛС верхней ее части и конкрементом в лоханке (рис. 7), выброс мочи был зарегистрирован только справа. Рис. 7. Конкремент в удвоенной левой почке. 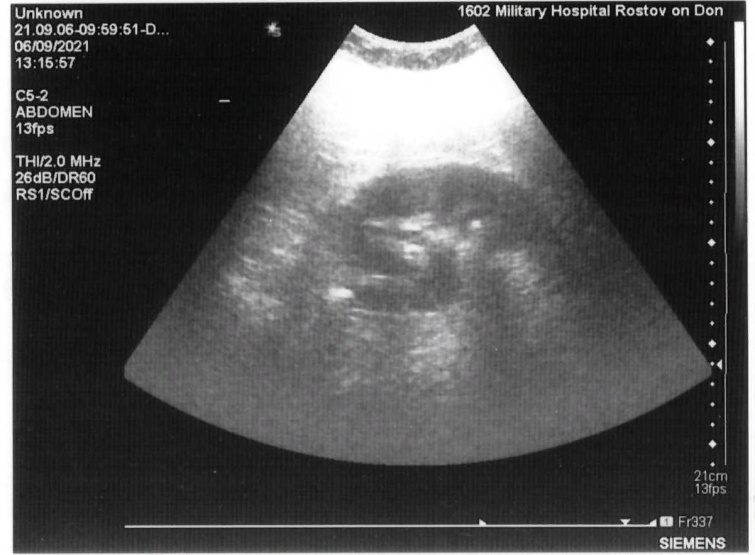 П ациентка была госпитализирована в урологическое отделение. При динамическом УЗИ почек и мочевого пузыря отмечено отхождение камня (рис. 8). Рис. 8. Удвоенная левая почка после отхождения конкремента. 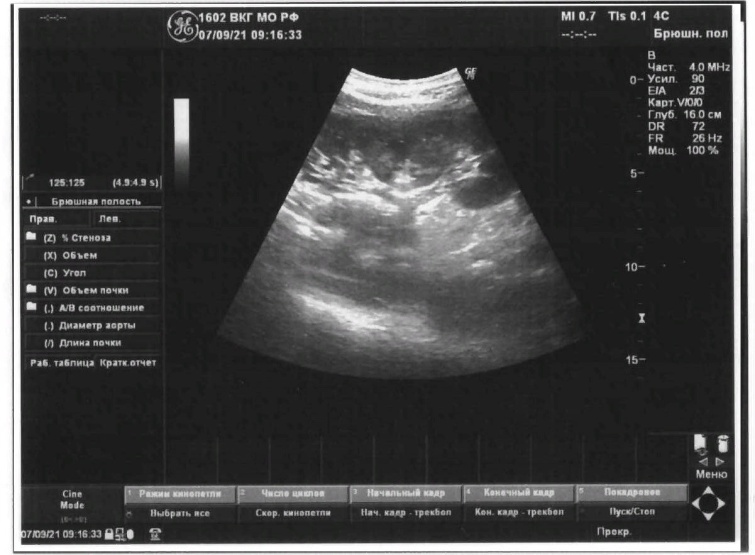 П риведём ещё один клинический случай, демонстрирующий системный подход в проведении неотложного УЗИ, необходимость расширения объема проводимого исследования руководствуясь клинической необходимостью. Пациент К., 20 лет, поступил в приёмное отделение с жалобами на боль в грудной клетке во время дыхания в течении 7 дней после падения на левый бок. На рентгенограмме органов грудной клетки выявлен перелом 10-го ребра слева, не исключено наличие жидкости в плевральной полости слева. Для уточнения наличия жидкости в плевральной полости и её характера больному назначили УЗИ плевральной полости. На УЗИ действительно было выявлено наличие небольшого (до 150 мл) количества неоднородной жидкости (гемоторакс). Врачом УЗД было принято решение расширить диагностический поиск, осмотреть органы брюшной полости на предмет травматических повреждений паренхиматозных органов. Во время исследования в паренхиме селезёнки подкапсульно была выявлена гипо-анэхогенная неоднородная структура овальной формы с относительно четкими контурами, аваскулярная при ЦДК размерами 1,88х1,74х2,56см (рис. 9). Это обстоятельство потребовало проведения дифференциальной диагностики между ложной посттравматической кистой и гематомой. Как правило, ложные кисты представляют собой анэхогенное с неоднородным содержимым аваскулярное образование, с более-менее выраженной эхогенной капсулой [12]. В нашем случае с учетом анамнеза, давности травмы, изучения ультразвуковых характеристик образования в селезенке дежурным врачом УЗД была предположена гематома селезенки. При проведении компьютерной томографии органов брюшной полости диагноз подтвердился. Рис. 9. Травматическое повреждение селезёнки, гематома, давностью 7 дней. 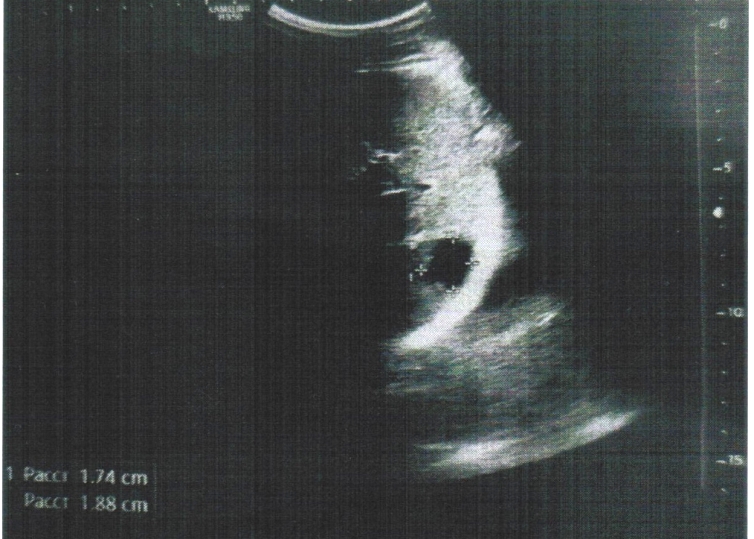 Выводы Таким образом, можно сделать следующие выводы: ● важным остается детальный сбор анамнеза, жалоб, данных объективного осмотра больных и результатов лабораторных анализов; ● УЗИ следует рассматривать в качестве самого доступного дополнительного метода диагностики для уточнения диагноза и определения дальнейшей тактики ведения больных; ● необходимо следовать алгоритму проведения неотложного ультразвукового исследования, быть внимательным к деталям ультразвуковой картины; ● при необходимости врач ультразвуковой диагностики должен применять необходимые пособия, улучшающие визуализацию необходимой области, а также смело принимать решение о расширении диагностического поиска с целью максимально быстрой постановки диагноза и назначения правильного, корректного лечения; ● необходимым для постановки правильного диагноза является участие в проведении УЗИ направившего на исследование врача, "узких" специалистов, врачей других диагностических специальностей; ● врач ультразвуковой диагностики, на наш взгляд, может самостоятельно рекомендовать дообследование пациента с помощью других визуализационных методик. Такое разностороннее обследование больного позволяет максимально быстро приблизить лечебные мероприятия; ● системный и мультидисциплинарный подход к проведению ультразвуковых исследований на этапе приёмного отделения позволяет максимально снизить количество диагностических ошибок. Список литературы 1. Шаврина Н.В., Ярцев П.А., Лебедев А.Г., Левитский В.Д., Драйер М.Н., Цулеискири Б.Т., Хамидова Л.Т., Антонян С.Ж. Значение ультразвукового исследования в диагностике острой странгуляционной тонкокишечной непроходимости. Медицинская визуализация 2021; 25(3): 31-42, doi: 10.24835/1607-0763-875 2. Икрамов А.И., Халибаева Г.Б. Лучевая диагностика повреждений мочевого пузыря и уретры при травме таза. Медицинская визуализация 2019; 23(2): 109-118, doi: 10.24835/1607-0763-2019-2-109-118 3. Делорм С., Дебю Ю., Йендерка К.-В. Руководство по ультразвуковой диагностике. М.: МЕДпресс-информ, 2016. 408 с. 4. Авакян Ш.Г., Ан Г.Ф., Зотова Н.В., Фокина М.А. К вопросу ультразвуковой диагностики некоторых заболеваний при оказании медицинской помощи по неотложным показаниям в практике врачей ультразвуковой диагностики. Главный врач Юга России 2018; (3): 20-22. 5. Мацас А., Марочков А.В., Капустин С.В. Ультразвуковое исследование в интенсивной терапии и анестезиологии. 2-е изд. М.: МЕДпресс-информ, 2021. 160 с. 6. Пенни С.М. Справочник по ультразвуковому исследованию органов брюшной полости. Ультразвуковая анатомия и протоколы исследований. М.: МЕДпресс-информ, 2022. 496 с. 7. Кокоев В.Г., Авакян Ш.Г., Кашаев О.А., Боженко О.П. К вопросу организации неотложных ультразвуковых исследований в условиях многопрофильного специализированного лечебного учреждения. Главный врач Юга России 2015; (1): 45-47. 8. Митьков В.В. Практическое руководство по ультразвуковой диагностике. Общая ультразвуковая диагностика. 3-е изд., перераб. и доп. М.: ВИДАР, 2019. 756 с. 9. Ма О. Джон, Блэйвес М., Матиэр Джеймс Р. Ультразвуковое исследование в неотложной медицине. М.: Просвещение/Бином, 2019. 558 с. 10. Бовтюк Н.Я., Николаев Н.Е., Попков О.В. Острый аппендицит. Учебно-методическое пособие. Минск: БГМУ, 2011. 27 с. 11. Аллахвердов Ю.А. Ультразвуковая диагностика. Атлас. М.: ВИДАР, 2019. 336 с. 12. Степанова Ю.А., Алимурзаева М.З., Ионкин Д.А. Ультразвуковая дифференциальная диагностика кист и кистозных опухолей селезенки. Медицинская визуализация 2020; 24(3): 63-75, doi: 10.24835/1607-0763-2020-3-63-75
Corresponding Author: Zotova Natalya Viktorovna; e-mail: 89185841848aa@gmail.com. Conflict of interest. None declared. Funding. There was no sponsorship. Abstract Results of the research presented in this article are based on many years experience of ultrasound examinations at the 1602nd Military Clinical Hospital of the Russian Ministry of Defense. Improvements of diagnoses at the primary stage as well as reductions of the number of diagnostic errors by means of a systematic and multidisciplinary approach to urgent ultrasound examinations are presented. These improvements are needed for accurate and rapid diagnosis of a wide range of diseases on the admission stage at a multiprofile hospital. Such a versatile patient examination allows hospital staff to apply therapeutic measures as quickly as possible. We present an analysis of the structure for a most common pathologies detected during ultrasound examinations for urgent indications as well as an algorithm for conducting urgent ultrasound tests. Demonstrative clinical cases that prove urgent importance for advanced diagnostic search are also discussed. These cases are believed to be important when conducting ultrasound diagnostics for complex and diagnostically "incomprehensible" patients. Key words ultrasound diagnostics, ultrasound researches, diagnostics for urgent indications, interesting clinical cases, advanced diagnostic search References 1. Shavrina N.V., Yartsev P.A., Lebedev A.G., Levitsky V.D., Drаyer M.N., Tsuleiskiri B.T., Khamidova L.T., Antonyan S.Z. Znachenie ul'trazvukovogo issledovaniya v diagnostike ostroj strangulyacionnoj tonkokishechnoj neprohodimosti. [Value of the ultrasound research in the diagnostic of acute strangulated small bowel obstruction.] Medicinskaya vizualizaciya [Medical Visualization] 2021; 25(3): 31-42, doi: 10.24835/1607-0763-875 (In Russ.) 2. Ikramov A.I., Khalibaeva G.B. Luchevaya diagnostika povrezhdenij mochevogo puzyrya i uretry pri travme taza. [Radiology diagnostics of bladder and urethral injuries in pelvic trauma.] Medicinskaya vizualizaciya [Medical Visualization] 2019; 23(2): 109-118. doi: 10.24835/1607-0763-2019-2-109-118 (In Russ.) 3. Delorme S., Debu Yu., Yenderka K.-V. Rukovodstvo po ul'trazvukovoj diagnostike. [Guide to ultrasound diagnostics.] Мoscow: MEDpress-inform, 2016. (In Russ.) 4. Avakyan Sh.G., An G.F., Zotova N.V., Fokina M.A. K voprosu ul'trazvukovoj diagnostiki nekotoryh zabolevanij pri okazanii medicinskoj pomoshchi po neotlozhnym pokazaniyam v praktike vrachej ul'trazvukovoj diagnostiki [On the issue of ultrasound diagnostics of certain diseases with providing health care for emergency indications in practice of ultrasound diagnostics.] Glavnyj vrach Yuga Rossii [Chief Physician of the South of Russia] 2018; 62(3): 20-22. (In Russ.) 5. Matsas A., Marochkov A.V., Kapustin S.V. Ul'trazvukovoe issledovanie v intensivnoj terapii i anesteziologii. 2-e izd. [Ultrasound examination in intensive therapy and anesthesiology. Second edition.] Moscow: MEDpress-inform, 2021. (In Russ.) 6. Penny S.M. Spravochnik po ul'trazvukovomu issledovaniyu organov bryushnoj polosti. Ul'trazvukovaya anatomiya i protokoly issledovanij. [Reference book of ultrasound examination of abdominal organs. Ultrasound anatomy and research protocols.] Moscow: MEDpress-inform, 2022. (In Russ.) 7. Kokoev V.G., Avakyan Sh.G., Kashaev O.A., Bozhenko O.P. K voprosu organizacii neotlozhnyh ul'trazvukovyh issledovanij v usloviyah mnogoprofil'nogo specializirovannogo lechebnogo uchrezhdeniya. [On the issue of the organization of urgent ultrasound examinations in a multidisciplinary specialized medical institution.] Glavnyj vrach Yuga Rossii [Chief Physician of the South of Russia] 2015; 42(1): 45-47. (In Russ.) 8. Mitkov V.V. Prakticheskoe rukovodstvo po ul'trazvukovoj diagnostike. Obshchaya ul'trazvukovaya diagnostika. 3-e izd., pererab. i dop. Practical guide to ultrasound diagnostics. [General ultrasound diagnostics. Third edition, revised and expanded.] Moscow: VIDAR, 2019. (In Russ.) 9. Ma O.J., Blaves M., Mateer J.R. Ul'trazvukovoe issledovanie v neotlozhnoj medicine. [Ultrasound examination in emergency medicine.] Moscow: Prosveshchenie/Binom, 2019. (In Russ.) 10. Bovtyuk N.Yu., Nikolaev N.E., Popkov O.V. Ostryj appendicit. Uchebno-metodicheskoe posobie. [Acute appendicitis. Educational and methodical manual.] Minsk.: BGMU, 2011. (In Russ.) 11. Allahverdov Yu.A. Ul'trazvukovaya diagnostika. Atlas. [Ultrasound diagnostics. Atlas.] Мoscow: VIDAR, 2019. (In Russ.) 12. Stepanova Yu.A., Alimurzaeva M.Z., Ionkin D.A. Ul'trazvukovaya differencial'naya diagnostika kist i kistoznyh opuholej selezenki. [Ultrasonic differential diagnostics of cyst and cystic tumors of the spleen.] Medicinskaya vizualizaciya [Medical Visualization] 2020; 24(3): 63-75, doi: 10.24835/1607-0763-2020-3-63-75 (In Russ.). |
[ См. также ] Рубрики |
||||
|
|
|
Журнал «Медицина» © ООО "Инновационные социальные проекты"
|